Diabetes - eine unserer Volkskrankheiten
Diabetes mellitus (auch Zuckerkrankheit genannt) äußert sich durch die chronische Erhöhung des Blutzuckerspiegels. Diese Erkrankung ist verbunden mit dem erhöhten Risiko an Begleit- und Folgekrankheiten.

Was geschieht bei Diabetes?
Beim Stoffwechselprozess wird im Normalfall der aus der Nahrung aufgenommene Zucker aus dem Blut durch die Körperzellen aufgenommen. Damit der Zucker in die Körperzellen gelangen und weiterverwertet werden kann, wird das Hormon Insulin benötigt, welches von der Bauchspeicheldrüse produziert wird. Liegt ein Diabetes vor, wird entweder zu wenig bis gar kein Insulin mehr produziert oder es liegt eine Insulinresistenz vor. In beiden Fällen ist die Auswirkung dieselbe: Es ist zu viel Zucker im Blut vorhanden. Ein erhöhter Blutzuckerspiegel kann unbehandelt zu Schädigungen der Organe, Blutgefäße und Nerven führen sowie zu Begleit- und Folgeerkrankungen wie Herz-Kreislauf-Erkrankungen bis hin zu Erblindung.
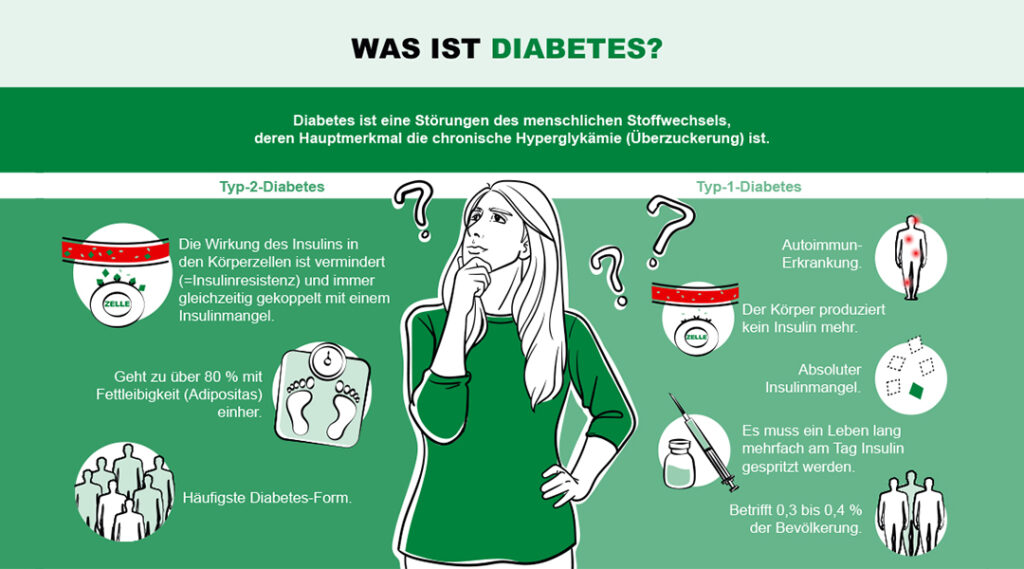
Welche Diabetes-Typen kann man unterscheiden?
Deutschlandweit sind etwa 7 Millionen Menschen von Diabetes Mellitus betroffen, wobei die Dunkelziffer auf über 2 Millionen Betroffene geschätzt wird.
Es werden bereits etwa 4 Typen der “Zuckerkrankheit” unterschieden. Am bekanntesten und auch am häufigsten sind Diabetes Typ 1 und Diabetes Typ 2. Weniger bekannt ist der Typ-3-Diabetes sowie der Gestationsdiabetes (Schwangerschaftsdiabetes).
Die verschiedenen Typen werden je nach Ursache der Erkrankung unterschieden.
Etwa 5% aller Diabetes-Patientinnen und -Patienten können dem Typ 1 zugeordnet werden. Hierbei handelt es sich fast immer um eine Autoimmun-Reaktion des Körpers. Das bedeutet, dass körpereigene Zellen (in diesem Fall die insulinbildenden Zellen) vom Immunsystem als schädlich wahrgenommen und angegriffen werden. Sobald mehr als 90% dieser Zellen zerstört wurden, ist die Bauchspeicheldrüse irreparabel geschädigt. Von diesem Typ betroffene Diabetes-Patienten und -Patientinnen haben einen chronischen absoluten Insulinmangel, weshalb sie ihr Leben lang auf eine Insulintherapie angewiesen sind.
Die Krankheit beginnt oft im Kindes- oder Jugendalter, kann jedoch auch erst bei Erwachsenen auftreten und wird dann häufig fälschlicherweise als Typ-2-Diabetes eingeordnet. Häufig ist beim Typ 1 bereits mindestens ein Elternteil selbst von Diabetes betroffen. Dies muss jedoch nicht sein. Auch Umweltfaktoren oder Virusinfektionen können ursächlich für das Auftreten der Erkrankung sein.
Erste Anzeichen, die auf einen Diabetes Typ 1 hindeuten können, sind beispielsweise starkes Durstgefühl und vermehrter Harndrang. Weitere typische Symptome sind trockene Haut, schlechte Wundheilung, Bauchschmerzen, Übelkeit und Erbrechen sowie ungewollte Gewichtsabnahme. Auch Müdigkeit, Muskelschwäche und Sehstörungen gehören zu den Beschwerden eines Typ-1-Diabetes.
Die Symptome treten meist innerhalb weniger Wochen oder sogar Tagen auf.
Vom Diabetes Typ 2 sind etwa 85-95% aller Diabetiker und Diabetikerinnen betroffen. Bei dieser Form produziert die Bauchspeicheldrüse zwar noch geringe Mengen Insulin, jedoch liegt an den beteiligten Zellen eine Insulinresistenz vor. Das bedeutet, dass das Insulin keine Wirkung entfalten kann und der Blutzuckerspiegel steigt. In der Folge produziert die Bauchspeicheldrüse mehr Insulin, um die Resistenz auszugleichen. Dies geschieht solange, bis die Bauchspeicheldrüse erschöpft ist und schließlich nur noch wenig Insulin ausschüttet.
Meist tritt die Erkrankung bei älteren Menschen jenseits des 40. Lebensjahres auf. Inzwischen erkranken aber auch zunehmend jüngere Menschen. Häufige Gründe für einen Diabetes mellitus Typ 2 sind Übergewicht sowie Bewegungsmangel, ungesunde Ernährung und erhöhter Alkohol- und Nikotinkonsum. Eine gesunde Ernährung mit ausreichend Bewegung kann somit helfen, einem Diabetes Typ 2 vorzubeugen.
Etwa 75% aller Personen, die unter dem sogenannten metabolischen Syndrom leiden, erhalten im Laufe ihres Lebens auch die Diagnose Diabetes. Aber auch chronischer Stress kann ein Risikofaktor für die Entstehung sein. Sind die Eltern vom Diabetes Typ 2 betroffen, besteht auch für das Kind ein erhöhtes Risiko zu erkranken.
Die Symptome entwickeln sich bei dieser Form schleichend und sind anfangs eher unspezifisch. Oft bleibt die Erkrankung daher für lange Zeit unbemerkt. Erste Symptome sind beispielsweise Müdigkeit, allgemeine Schwäche und Konzentrations- sowie Leistungsminderung. Weitere Anzeichen, die nicht immer direkt auf Diabetes-Symptome schließen lassen, sind beispielsweise Infektionsneigung (auch Infektionen im Genitalbereich), schlecht heilende Wunden, trockene und juckende Haut sowie vermehrtes Wasserlassen und starker Durst.
Da der Körper versucht, den überschüssigen Zucker über den Urin abzugeben, wird auch eine größere Menge Flüssigkeit von diesem benötigt. Ist der Blutzuckerspiegel so stark angestiegen, dass die ausgeschiedene Menge Urin nicht mehr durch Trinken ausgeglichen werden kann, kommt es zum hyperosmolaren Koma (auch: diabetisches Koma).
Die Diabetes-Diagnose vom Typ 3 wird gestellt, wenn ein Diabetes vorliegt, welcher nicht zum Typ 1 oder 2 gehört. Der Typ-3-Diabetes fasst also Diabetes-Formen zusammen, die unterschiedliche Ursachen haben und lässt sich in acht Untergruppen einteilen. Zu den Auslösern zählen beispielsweise genetische Defekte oder Störungen des Hormonsystems sowie Erkrankungen der Bauchspeicheldrüse. Aber auch Viren, Chemikalien und Medikamente können eine Diabetes-Erkrankung auslösen.
Die Symptome decken sich mit den “klassischen” Diabetes-Symptomen der Typen 1 und 2.
Da der Typ-3 eher selten vorkommt, wird er regelmäßig fehlerhaft diagnostiziert oder die Diagnose wird erst nach längerer Zeit korrekt gestellt.
Schwangerschaftsdiabetes (auch Gestationsdiabetes genannt) entsteht, wie der Name bereits sagt, in der Schwangerschaft. Etwa 5% aller schwangeren Personen leiden unter einem erhöhten Blutzuckerspiegel. Meist wird der Diabetes mellitus in der zweiten Hälfte der Schwangerschaft diagnostiziert. Dieser kann sowohl zu Gefahren für die werdende Mutter sowie für das Kind führen.
Ein Schwangerschaftsdiabetes ist normalerweise gut therapierbar und verschwindet nach der Geburt des Kindes in der Regel von selbst. Nur selten entwickelt sich in den 6-12 Wochen nach der Geburt ein Diabetes Typ 2.
Die Beschreibungen dienen einer ersten Orientierung und ersetzen nicht die ärztliche Diagnosestellung. Sollten Sie Anzeichen eines möglichen Diabetes bei sich bemerken, wenden Sie sich bitte an Ihre hausärztliche Praxis, um diese abzuklären.
Wie wird eine Diabetes-Erkrankung diagnostiziert?
Eine frühzeitig gestellte Diagnose ist im Fall eines erhöhten Diabetes-Risikos wichtig, um schwere Folgeschäden wie beispielsweise ein diabetisches Fußsyndrom oder diabetische Retinopathie (Erblindung) zu vermeiden. Vor allem, wenn bereits unter den nahen Verwandten Diabetiker oder Diabetikerinnen sind, sollten Möglichkeiten, wie Vorsorgeuntersuchungen beim Hausarzt bzw. Hausärztin wahrgenommen werden. Für Personen unter 35 Jahren kommt hierfür unter anderem der Check-Up 35 infrage.
Ob ein krankhaft erhöhter Blutzuckerspiegel vorliegt, kann auf verschiedene Weisen gemessen werden:
- Messen des Nüchtern-Blutzuckerspiegels: Der Blutzuckerwert wird nach mindestens 8 Stunden Nahrungsverzicht gemessen; ab 126 Milligramm Glukose pro Deziliter Blutserum (mg/dl) spricht man von Diabetes. Bei Gesunden liegt der Wert bei etwa 80mg/dl
- Messen des HbA1c-Wertes (Langzeit-Blutzuckerwert): hierbei wird die Konzentration des Blutzuckers innerhalb der letzten sechs bis acht Wochen anhand der roten Blutkörperchen bestimmt. Ab einer Konzentration von 6,5% spricht man von einem Diabetes
- oraler Glukose-Toleranztest: Dieser Test wird auch morgens im nüchternen Zustand durchgeführt. Hierfür trinken Sie eine Lösung, die 75g Zucker enthält. Der Blutzuckerspiegel wird direkt vor der Einnahme sowie 2 Stunden danach getestet. Übersteigt der Wert nach 2 Stunden 200mg/dl spricht dies für einen Diabetes mellitus
Liegt der Verdacht für einen Diabetes Mellitus vor oder konnte dieser bereits diagnostiziert werden, schließen sich weitere Untersuchungen an, die die Ursache erforschen und damit die Zuordnung zu einem der oben genannten Typen ermöglichen.
Wie wird eine Diabetes-Erkrankung behandelt?
Die Behandlung einer Diabetes-Erkrankung dient nicht nur dazu, Symptome zu lindern, sie beugt auch schweren Folgeerkrankungen wie beispielsweise einem diabetischen Fußsyndrom oder kardiovaskulären Erkrankungen vor.
Die Therapie erfolgt hauptsächlich durch das Senken der erhöhten Blutzuckerwerte. Dies kann zum einen durch eine nicht-medikamentöse Diabetes-Behandlung in Form von Verhaltensänderungen erzielt werden. Dazu gehört vor allem eine Ernährungsumstellung sowie genügend körperliche Aktivität. Gegebenenfalls ist der Abbau von Übergewicht (Adipositas) notwendig. Auch das Rauchen sollte sich abgewöhnt werden.
In der Regel werden zur Behandlung zusätzlich Medikamente eingesetzt, wenn durch die Verhaltensänderung des Patienten oder der Patientin keine Besserung der Blutzuckerwerte auftritt. Hierfür werden orale Antidiabetika angewendet. Da es eine Vielzahl verschiedener Diabetes-Medikamente gibt, muss die medikamentöse Therapie individuell auf den Patienten oder die Patientin eingestellt werden. Die Auswahl ist hierbei abhängig vom Diabetes-Typ sowie ob bestimmte Begleiterkrankungen wie Bluthochdruck, Nierenerkrankungen oder Erkrankungen des Herz-Kreislauf-Systems vorliegen. In manchen Fällen müssen auch verschiedene Präparate kombiniert werden.
Wenn auch hierdurch keine Besserung erzielt wird, können weitere Medikamente ausprobiert werden. Erst, wenn alle anderen Möglichkeiten ausgeschöpft wurden, kann eine Therapie mit Insulin erwogen werden.
Umrechnungshilfe für Diabetes-Maßeinheiten
Nicht nur, dass man sich mit dem regelmäßigen Messen der Blutzuckerwerte zurecht finden muss, diese werden zum Teil auch noch in unterschiedlichen Maßeinheiten angegeben.
“mg/dl” (Miligramm pro Deziliter) in diesem Fall: Milligramm Zucker pro Deziliter Blut. Diese SI-konforme Einheit wird in den meisten Ländern verwendet (SI ist das internationale Einheitensystem für physikalische Größen).
“mmol/l” (Milimol pro Liter) in unserem Fall: Die Anzahl der Blutzuckerteilchen, d.h. Moleküle, pro Liter Blut. Teilweise ist diese Einheit in Deutschland noch üblich.
Nutzen Sie gerne unsere Umrechnungshilfe, indem Sie den Ihnen bekannten eingeben:
Ernährung
Unsere Leistungen für die Ernährungstherapie
Der Versorgungsbereich Ernährung umfasst therapeutische und präventive Aspekte. Die Ziele dabei sind die Verbesserung des klinischen Verlaufs, Erhalt und Steigerung der Leistung, die Wiederherstellung der Gesundheit, die Förderung sowie Beschleunigung der Genesung und der Erhalt oder die Verbesserung der Lebensqualität. Bei der GHD GesundHeits GmbH Deutschland kümmern wir uns im Schwerpunkt um den Ernährungssupport inklusive Beratung von mangelernährten Patienten und liefern hierzu neben der Nahrung auch die erforderlichen Hilfsmittel.

Beratung und Schulung
- Indikationsbezogene Produktauswahl für orale, enterale und parenterale Ernährung
- Schulung und Anleitung im Umgang mit den individuell benötigten Produkten und Hilfsmitteln unter Einbeziehung von Angehörigen und ambulanter Pflege
- Professionelle Nährwertberechnung
- Kochrezepte und Anwendungstipps für Trinknahrung und Nahrungsergänzungen
- Lehrküchen-Angebote für Patienten und Angehörige
- Screening und Assessment auf Mangelernährung
- Beratung bei der Erarbeitung von individuellen Therapieplänen
- Unterstützung bei der Rezeptausstellung nach Arzneimittelrichtlinie
- Ernährungssprechstunden
- Geräteeinweisung nach MPG
- Fortbildungen zur Sonden-/Katheterpflege, Applikation von Sondennahrung
- Weiterbildung zum Ernährungsmanager
Versorgung und Qualitätssicherung
- Koordination der Hilfs-, Reha- und Arzneimittelbestellung
- Regelmäßige Ernährungsvisiten
- Unterstützung bei Kostenklärung
- Implementierung von Experten- und Versorgungsstandards
- Beratung und Berechnung DGEM-Leitlinien konform
- Arbeitshilfen zur Mangelernährungstherapie und zur Codierung
- Professionelle Nährwertberechnung
- Validierter Screeningbogen
Folge- und Begleiterkrankungen bei Diabetes
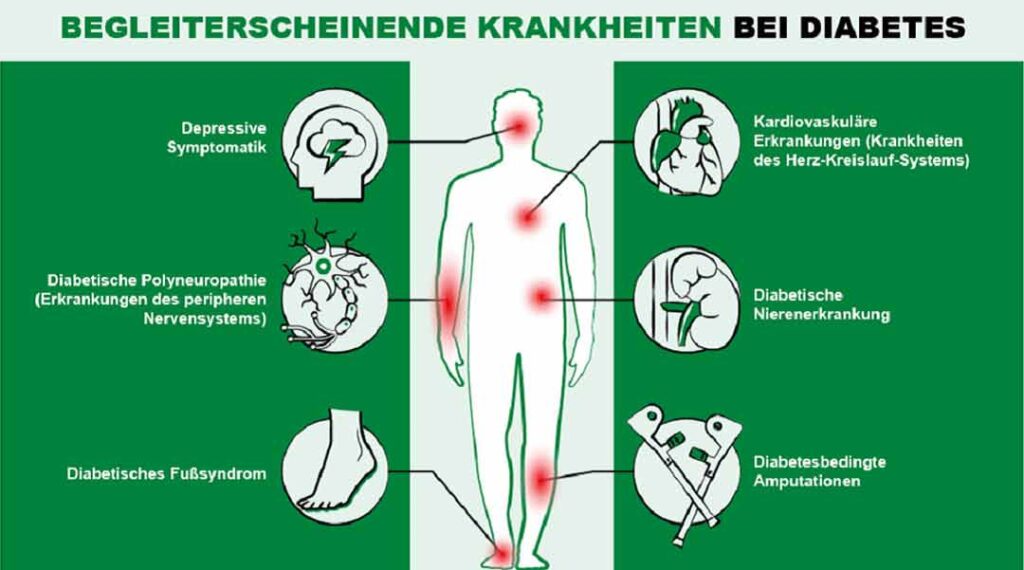
Das gefährliche an Diabetes sind die vielen Begleit- oder Folgeerkrankungen, die bei unzureichender Behandlung einstehen können – wie zum Beispiel Erkrankungen des Herz-Kreislauf-Systems, Nierenerkrankungen, Amputationen, das diabetische Fußsyndrom, Erkrankungen des peripheren Nervensystems usw.
Für mehr Informationen zum Diabetischen Fußsyndrom

Sie benötigen Hilfe beim Umrechnen der Kohlenhydrate und Bluzuckerwerte?
Laden Sie sich gerne unsere Tabellen herunter:
Sie sehen gerade einen Platzhalterinhalt von Yumpu. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Yumpu. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen
Alexandra Diabetes-Blog

Hallo, mein Name ist Alexandra Stumpenhagen und ich heiße dich herzlich auf meinem Diabetes-Blog willkommen. Im Jahr 2006 wurde bei mir die Diagnose Diabetes mellitus Typ 1 gestellt – seitdem ist mein Alltag von durchgehenden Blutzuckerkontrollen sowie Insulinapplikationen geprägt. Im Blog gehe ich auf verschiedene Alltagsthemen im Zusammenhang mit der Diabeteserkrankung ein und gebe einen Einblick in mein Leben mit Diabetes. Dabei liegt mir eine Message besonders am Herzen – obwohl es mit der Diagnose einige Hürden zu meistern gibt, muss definitiv auf nichts im Leben verzichtet werden.



Unsere Podcasts zum Thema Diabetes
GHD Podcast #006 - Notfallmaßnahmen in der Häuslichkeit - Hyperglykämie - zu hoher Blutzucker
Erfahren Sie hier mehr über unsere Leistungen für Diabetes-Patienten in den verschiedenen Bereichen:
Die GHD GesundHeits GmbH Deutschland ist das größte ambulante Gesundheits-, Therapie- und Dienstleistungsunternehmen Deutschlands.
Die GHD-Unternehmensgruppe versorgt Patienten bundesweit mit Hilfs- und Arzneimitteln und vereint Produktion, Logistik sowie produktbegleitende Dienstleistungen unter einem Dach.
Die GHD ist mit ihren Mitarbeitern für mehr als 665.000 Patientenversorgungen und ca. 18.000 institutionelle Kunden (Kliniken, Arztpraxen, Pflegeheime und Pflegedienste) tätig.
Durch das bundesweit flächendeckende Netzwerk an Versorgungsspezialisten bringt die GHD Gesundheit und Qualität zu den Patienten nach Hause.
Die ganzheitliche Versorgung erfolgt durch interdisziplinäre Teams aus exzellent ausgebildeten Spezialisten.
Können wir Sie unterstützen?

Zahlen, Daten, Fakten
Die GHD GesundHeits GmbH Deutschland ist das größte ambulante Gesundheits-, Therapie- und Dienstleistungsunternehmen Deutschlands
Patienten
versorgungen
Mitarbeiter
Produkte
Pflegedienst-
kunden
Pflegeheim-
kunden
Nutzen Sie die kostenlose Videosprechstunde der GHD GesundHeits GmbH Deutschland und klären Sie Ihre Fragen mit unseren qualifizierten Spezialisten in zahlreichen Fachbereichen. Wir sind für Sie da – digital und persönlich.
Möchten Sie mehr über unsere Videosprechstunde erfahren? Klicken Sie hier:

Häufig gestellte Fragen
Muss ich mich an eine bestimmte Ernährung halten?
Die optimale Ernährung für Diabetiker entspricht weitestgehend einer ausgewogenen, vollwertigen Mischkost. Hierbei sollte von speziellen Diabetiker-Produkten abgesehen werden, da sie Zuckeraustauschstoffe beinhalten, die keinerlei Vorteile bieten.
Unsere Ernährungsberater helfen Ihnen gerne, einen passenden Plan für Sie zu erstellen.
Wie kommt es zu einer Unterzuckerung und was ist zu beachten?
Bei einer Unterzuckerung können unterschiedliche Faktoren die Ursache sein. Mögliche Ursachen sind: Blutzuckersenkende Medikamente überdosiert, zu wenig Nahrung, körperliche Anstrengung oder auch Alkoholgenuss.
Der Betroffene sollte schnellstmöglich Zucker in Form von Zuckerlösungen oder Traubenzucker zu sich nehmen, für den Notfall können Patienten außerdem einen Glucagon-Pen mit sich führen, der eigene Zuckerreserven aus der Leber freisetzt.
Ist Typ-1-Diabetes schlimmer als Typ-2-Diabetes?
Grundsätzlich handelt es sich bei den beiden Diabetes-Typen um zwei unterschiedliche Krankheitsbilder, von denen man keines schlimmer als das andere einstufen kann.
Beide haben allerdings gemeinsam, dass sie durch unzureichende Behandlung zu schweren Folgeerkrankungen führen können.
Kann man durch eigene ungesunde Ernährung das Diabetesrisiko an seine Kinder weitergeben?
Tatsächlich hat man herausgefunden, dass ungesunde Ernährung auch das Erbgut beeinflussen kann. Das gilt sowohl für Vater als auch Mutter. So haben Wissenschaftler des Deutschen Zentrums für Diabetesforschung am Helmholtz-Zentrum München festgestellt, dass sich die Lebensweise beider Elternteile auf den epigenetischen Code und auf die damit zusammenhängende Aktivierung von Genen auswirkt (Epigenetik ist ein Teilbereich der Genforschung, der sich auf die Regulation und Beeinflussung von Umweltfaktoren in der Vererbung spezialisiert hat).
Da diese epigenetische Vererbung allerdings, anders als die genetische Vererbung, beeinflussbar ist, ist es bei werdenden Eltern besonders wichtig, dass sie auf ihren Stoffwechsel achten.
Kann Diabetes vererbt werden?
Die Veranlagung, an Diabetes zu erkranken, kann vererbt werden. Wenn die Eltern oder Verwandte an Diabetes Typ1 oder 2 erkrankt sind, steigt die Wahrscheinlichkeit, selber zu erkranken.
Besonders hoch ist das Vererbungsrisiko bei Typ 2-Diabetes. Es sind insgesamt über 100 Genorte bekannt, an denen Veränderungen auftreten können, die hiermit in Zusammenhang stehen. Mit einer dieser Veränderungen muss aber noch keine Krankheit entstehen. Treten sie allerdings in Summe auf, so steigt das Risiko, an Diabetes zu erkranken, an.

0800 - 51 67 110 Rufen Sie uns an